Trong nhiều năm, chúng ta đã được biết rằng vaccine sởi có tác dụng ngăn chặn sự lây lan của bệnh sởi. Nhiều người thậm chí còn đổ lỗi cho sự xuất hiện của các ca bệnh sởi là do tỷ lệ chích ngừa thấp.
Thông điệp chúng ta thường nghe rất đơn giản: Nhờ vaccine, chúng ta được bảo vệ khỏi bệnh tật. Tuy nhiên, cơ thể chúng ta rất phức tạp và không phải lúc nào cũng phản ứng tốt với vaccine. Đưa chất lạ vào cơ thể có thể dẫn đến hậu quả nghiêm trọng.
Trọng tâm chính của bài viết này là kiểm tra các nguyên tắc và độ an toàn của vaccine sởi.
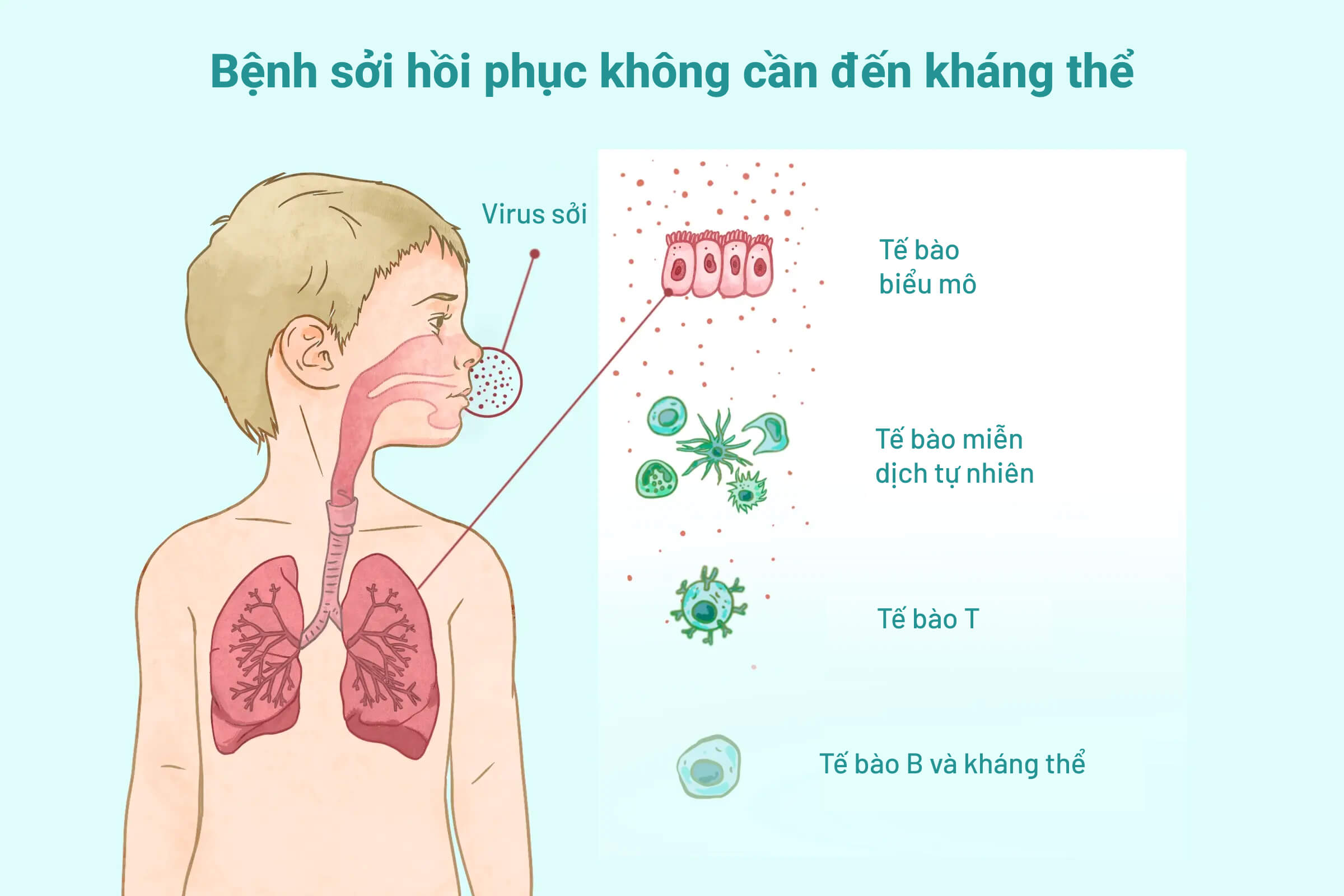
Bệnh sởi có thể tự khỏi mà không cần kháng thể
Đại dịch đã dạy cho mọi người kiến thức khoa học về vaccine: Vaccine kích thích cơ thể tạo ra các chất gọi là “kháng thể”, có thể chống lại virus.
Các nhà khoa học tập trung chủ yếu vào kháng thể để đo khả năng miễn dịch, tuy nhiên hệ thống miễn dịch phức tạp hơn nhiều.
Vào những năm 1960, một nghiên cứu hiện nay được trích dẫn trong sách giáo khoa đã làm lung lay quan điểm lịch sử rằng con người cần kháng thể để diệt trừ virus sởi. Các nhà khoa học rất ngạc nhiên khi những đứa trẻ bị bệnh không có kháng thể vẫn có thể khỏi bệnh sởi.
Những đứa trẻ này mắc một căn bệnh bẩm sinh được gọi là agammaglobulinemia, một chứng suy giảm miễn dịch khiến trẻ không thể tạo ra kháng thể.
Điều đáng ngạc nhiên là các em đã khỏi bệnh sởi cũng như những người khác.
Các em bé này có triệu chứng điển hình của bệnh sởi và phát triển khả năng miễn dịch tự nhiên. Mặc dù không phát hiện thấy kháng thể sởi trong máu nhưng các em vẫn có thể loại bỏ virus một cách hiệu quả vì các chức năng miễn dịch khác của cơ thể, bao gồm khả năng miễn dịch bẩm sinh và chức năng tế bào lympho T, vẫn còn nguyên vẹn.
Phân tích sâu hơn cho thấy rằng việc có kháng thể chống bệnh sởi trong máu là không cần thiết để khỏi bệnh hoặc ngăn ngừa tái nhiễm.
Sự thật này thách thức chính nền tảng của những gì đã từng được chấp nhận rộng rãi. Nền tảng mà ngành công nghiệp vaccine đã xây dựng – vai trò không thể thiếu của kháng thể – không quan trọng bằng việc chúng ta được dẫn hướng để tin vào cuộc chiến chống lại bệnh sởi.
Nếu một loại virus có thể được loại bỏ mà không cần kháng thể thì theo logic thì kháng thể là không cần thiết. Khái niệm này phù hợp với một nguyên tắc cơ bản trong logic: Một tuyên bố phổ quát có thể bị làm sai lệch bởi một trường hợp phản biện thực sự duy nhất, như nhà triết học nổi tiếng người Áo Karl Popper đã đề nghị.
Hơn nữa, tế bào lympho T đóng vai trò chỉ huy chung trong khả năng miễn dịch thích ứng khi cơ thể chống lại virus sởi. Không có gì đáng ngạc nhiên khi phát hiện ra rằng khi tế bào lympho T của trẻ không hoạt động bình thường có thể dẫn đến bệnh sởi gây tử vong.
Tuy nhiên, vai trò tích cực của vaccine trong việc kích thích miễn dịch tế bào T là rất nhỏ và thậm chí có thể gây bất lợi, như đã báo cáo.
Hệ thống miễn dịch kỳ diệu của chúng ta
Với nhiều lớp phòng thủ phức tạp từ phân tử đến tế bào, hệ thống miễn dịch phức tạp của chúng ta hoạt động không mệt mỏi cả ngày lẫn đêm để bảo vệ chúng ta chống lại virus và vi khuẩn. Khả năng miễn dịch tự nhiên này hoạt động bất kể chúng ta đã được chích ngừa hay chưa.
Hệ thống miễn dịch kỳ diệu của chúng ta cung cấp tuyến phòng thủ đầu tiên mạnh mẽ, bắt đầu từ bề mặt biểu mô, một lớp tế bào phẳng mỏng trong phổi, ruột và mắt. Virus sởi chủ yếu lây truyền qua đường hô hấp của chúng ta, nơi các tế bào biểu mô niêm mạc can thiệp vào vòng đời của virus bằng cách tự động tiết ra một chất interferon đưa tế bào vào trạng thái kháng virus.
Có nhiều loại tế bào miễn dịch khác, mỗi loại có những kỹ năng chuyên biệt để chống lại virus.
Điều này đặt ra một câu hỏi thú vị: Việc đưa vaccine sởi vốn được thiết kế để kích thích sản xuất kháng thể ảnh hưởng như thế nào đến khả năng miễn dịch tự nhiên phức tạp của chúng ta?
Có thể một số loại vaccine đang tạo ra nhiều vấn đề hơn là lợi ích? Điều này có thể xảy ra với vaccine sởi. Trước khi giới thiệu các vấn đề về vaccine cụ thể, lịch sử tóm tắt về vaccine sởi sẽ cho thấy chúng có thể có mối liên hệ với nhau như thế nào.
Lịch sử vaccine sởi
Virus sởi có tỷ lệ đột biến cao, đây chính là điểm đặc trưng của virus RNA. Quá trình sao chép của nó rất không chính xác và thiếu cơ chế sửa lỗi, điều đó có nghĩa là khi virus sao chép, nó không tạo ra các bản sao chính xác của chính nó mà thay vào đó tạo ra nhiều phiên bản hơi khác nhau, giống như một họ virus đa dạng. Đặc điểm thay đổi chóng này khiến cho vaccine kém hiệu quả hơn.
Năm 1954, nhà virus học John Enders và bác sĩ nhi khoa Thomas Peebles lần đầu tiên đã nuôi cấy thành công virus sởi trong mô thận của con người. Virus sởi từ cậu bé 11 tuổi tên David Edmonston đã trở thành nguồn vaccine đầu tiên, được gọi là “chủng Edmonston.”
Phiên bản đầu tiên của vaccine sởi giảm độc lực là sản phẩm của ba năm làm việc của ông Enders, bao gồm 24 lần nuôi cấy trong mô thận người, 28 lần nuôi cấy tế bào nước ối ở người, 6 lần nuôi cấy trong trứng gà đã thụ tinh và 13 lần nuôi cấy tế bào phôi gà. Chủng Edmonston biến đổi mang lại phản ứng kháng thể mạnh mẽ nhưng không gây sốt, nhiễm virus trong máu hoặc phát ban ở khỉ được chích.
Năm 1963, cả vaccine sởi bất hoạt (“bị tiêu diệt”) và vaccine sởi sống giảm độc lực (chủng Edmonston B), như mô tả ở trên, đều được cấp phép tại Hoa Kỳ. Cả hai loại vaccine này đều bị loại bỏ trong vòng 2 đến 4 năm tới do số người chích vaccine sởi giảm độc lực bị sốt và phát ban cao hoặc thiếu sự bảo vệ với vaccine bất hoạt.
Năm 1964, một loại vaccine sống và giảm độc lực (chủng Schwarz), một sản phẩm của 85 chủng chủng Edmonston B bổ sung, đã được thử nghiệm trong một thử nghiệm ở Nigeria. Thử nghiệm xác nhận rằng vaccine “giảm độc lực thêm” vượt trội hơn vaccine Edmonston B và gây ra ít trường hợp sốt và tiêu chảy hơn đáng kể. Nó đã được sử dụng ở các nước bên ngoài Hoa Kỳ.
Năm 1968, một loại vaccine sống và giảm độc lực khác (chủng Edmonston-Enders) khác đã được cấp phép tại Hoa Kỳ. Phiên bản sống giảm độc lực hơn này, thường kết hợp với quai bị và rubella (MMR), hoặc quai bị, rubella và thủy đậu (MMRV), đã trở thành loại vaccine chính được sử dụng cho bệnh sởi.
‘Bệnh sởi không điển hình’
Vaccine sởi bất hoạt được cấp phép đầu tiên ở Hoa Kỳ đã bị ngừng sử dụng sau 4 năm sử dụng (1963 đến 1967) khi người ta phát hiện vaccine này chỉ mang lại khả năng miễn dịch tạm thời và trẻ em được chích vaccine sau đó bị nhiễm sởi sẽ phát triển các phản ứng nghiêm trọng được gọi là “sởi không điển hình.”
Điều này nghe khá giống với COVID-19; những người đã “cập nhật” việc chích ngừa cũng có nhiều khả năng bị nhiễm bệnh hơn.
Một nghiên cứu của JAMA (Tập san của Hiệp hội Y khoa Hoa Kỳ) năm 1967 đã báo cáo rằng 10 trẻ em trước đây đã được chích vaccine sởi bất hoạt đã mắc bệnh sởi không điển hình từ 5 đến 6 năm sau đó.
Bệnh có biểu hiện sốt nặng kéo dài từ hai đến ba ngày, nhức đầu và đau cơ hoặc bụng. Mức độ đau đầu thường có thể gợi ý sự liên quan của hệ thần kinh trung ương. Rối loạn chức năng não được chỉ định ở một bệnh nhân có bằng chứng về hoạt động điện bị rối loạn trên điện não đồ. Hầu như tất cả trẻ em đều gặp phải các biến chứng nghiêm trọng, bao gồm phù toàn thân và viêm phổi.
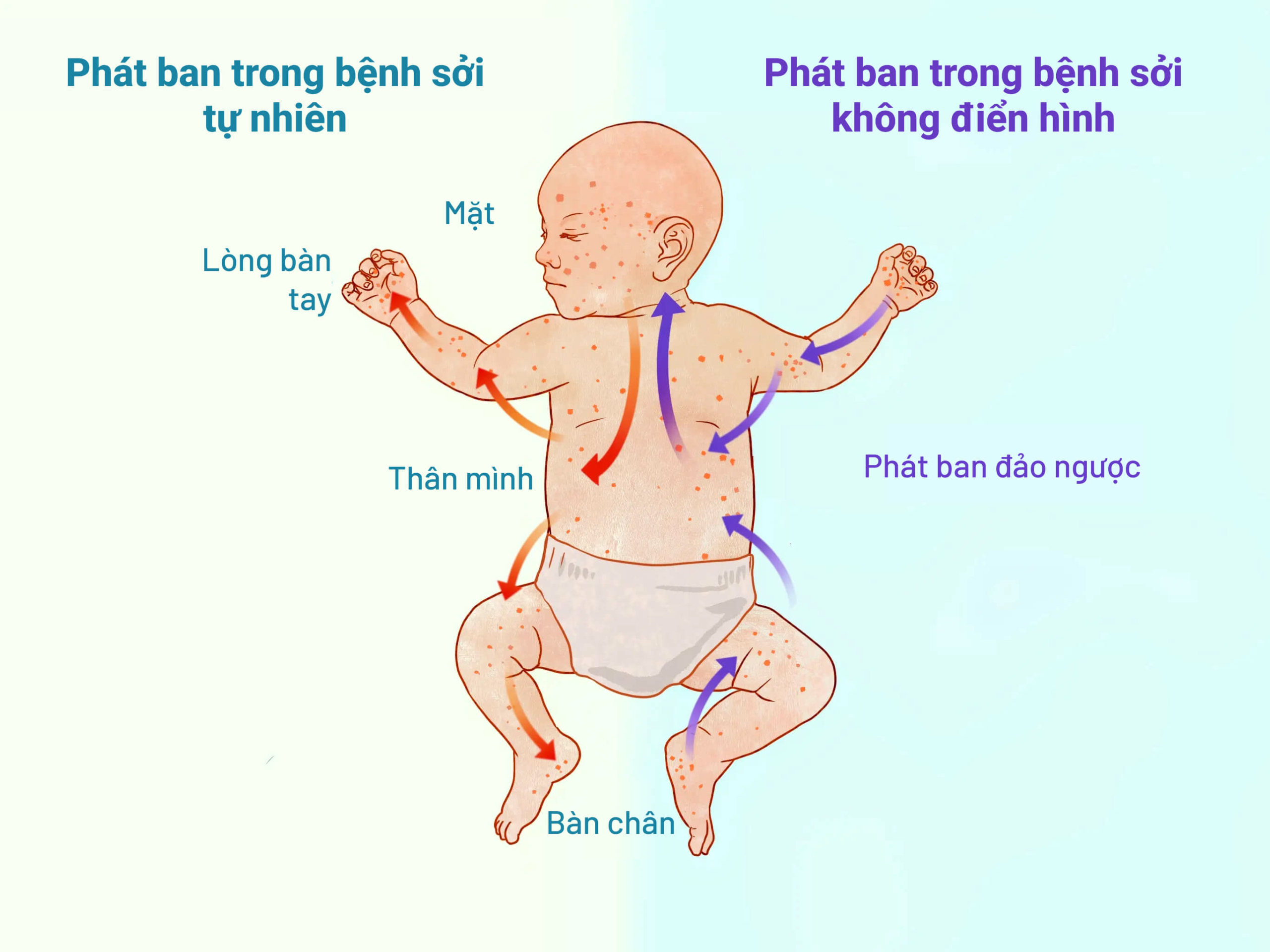
Phát ban khác biệt rõ rệt với phát ban của bệnh sởi tự nhiên. Trong khi phát ban ở bệnh sởi tự nhiên thường xuất hiện đầu tiên trên mặt và lan xuống cổ, thân, cánh tay, chân và bàn chân thì dạng phát ban ở bệnh sởi không điển hình thường biểu hiện theo thứ tự ngược lại. Nó thường bắt đầu ở các chi xa, chẳng hạn như mắt cá chân và cổ tay, và liên quan đến lòng bàn tay và lòng bàn chân, sau đó lan đến thân, thường không ảnh hưởng đến mặt.
Những triệu chứng này gợi ý đến một phản ứng cấp tính và toàn bộ của cơ thể đối với vaccine sởi đã được chích cho đứa trẻ.
Trong số các trường hợp này, có một bé gái 6 tuổi mắc bệnh sởi không điển hình nặng vài năm sau khi chích ngừa và phải nhập viện vì viêm phổi và phát ban bất thường. Phát ban tiến triển với mật độ đặc biệt ở vùng mông bên phải, được cho là vị trí chích vaccine sởi bất hoạt vào cơ năm 1961.
Một số người có thể nói rằng vaccine sởi hiện nay không phải là vaccine chết mà là vaccine sống. Tuy nhiên, điểm mấu chốt từ hiện tượng bệnh sởi không điển hình là vaccine có thể cách xung đột với cách chống lại virus tự nhiên của hệ thống miễn dịch, điều này có thể gây ra kết cục bất lợi.
Một nghiên cứu PLoS One năm 2018 cho thấy rằng nguy cơ mắc bệnh sởi có liên quan đến trẻ em từ 12 đến 23 tháng tuổi đã được chích vaccine sởi. Mặc dù nghiên cứu không đưa ra chẩn đoán chính xác về những trường hợp đột phá đó, nhưng các trường hợp sởi không điển hình cũng đã được báo cáo trong một số đợt bùng phát ở Ấn Độ từ năm 2006 đến năm 2009.
Là bạn hay là thù?
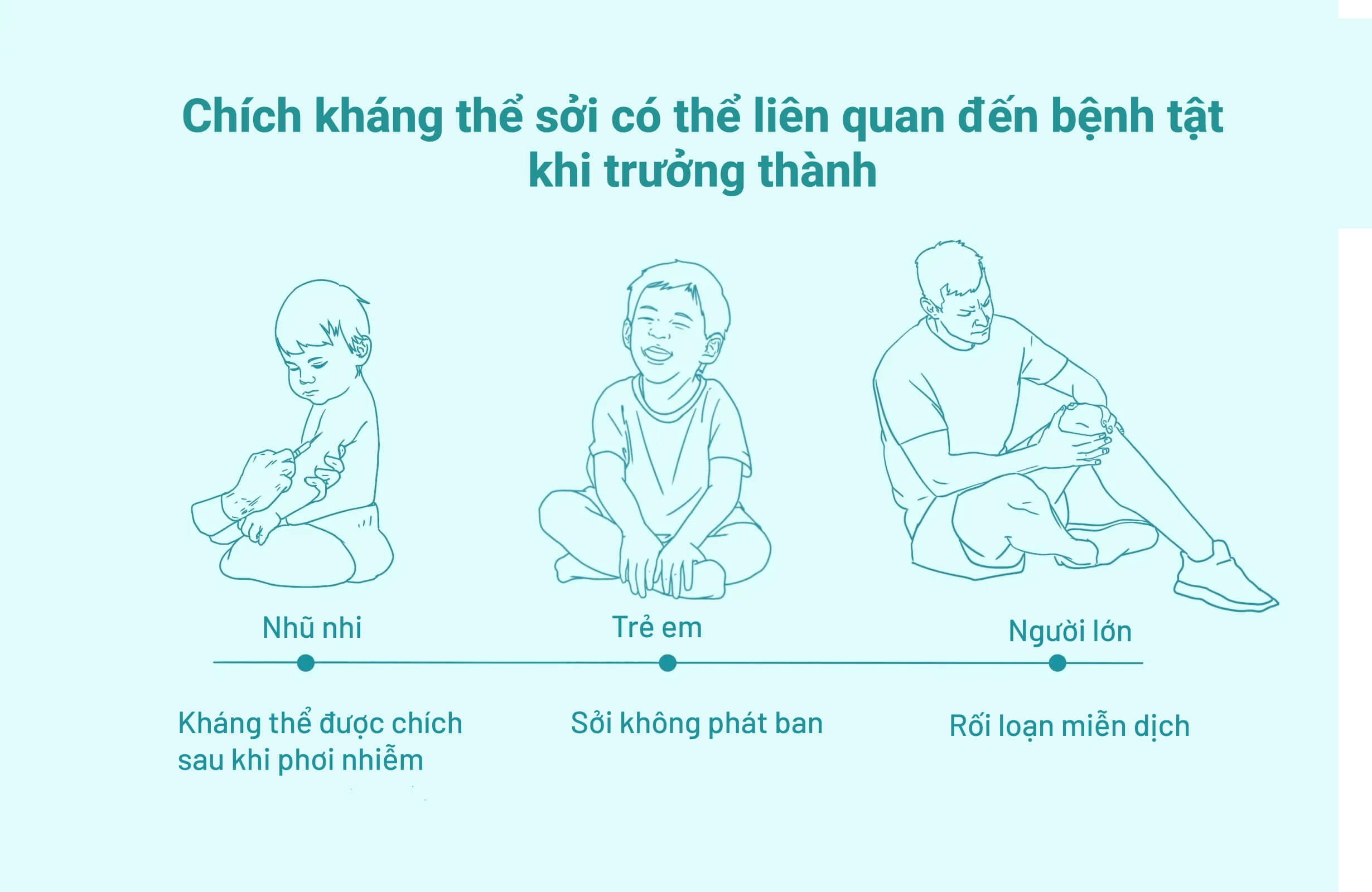
Việc chích kháng thể sởi cho một số trẻ sau khi tiếp xúc với virus nhằm mục đích ngăn chặn sự khởi phát của bệnh sởi và đã được báo cáo ngay từ năm 1960. Ban đầu, phương pháp này có vẻ thành công vì những trẻ này không bị phát ban vốn liên quan đến nhiễm trùng.
Tương tự, để giảm các triệu chứng liên quan đến phiên bản đầu tiên của vaccine sởi giảm độc lực, các bác sĩ thường chích kháng thể sởi đặc hiệu (globulin miễn dịch) cùng với vaccine, điều mà Trung tâm Kiểm soát Bệnh Tật Hoa Kỳ đã đề nghị. Mặc dù phương pháp này làm giảm nhẹ các phản ứng rõ ràng với virus sống, chẳng hạn như sốt và phát ban, nhưng nó lại gây ra những hậu quả nghiêm trọng.
Một nghiên cứu đăng trên chuyên san The Lancet năm 1985 cho thấy mối tương quan đáng kể giữa việc chích kháng thể sởi và các rối loạn miễn dịch lâu dài không mong muốn.
Một số trẻ nhận được chích kháng thể sởi sau khi tiếp xúc với virus để ngăn ngừa bệnh sởi. Kết quả ngay lập tức là chúng không bị phát ban, dấu hiệu điển hình của bệnh sởi. Tuy nhiên, việc không bị phát ban khi mắc bệnh sởi có thể dẫn đến rối loạn hệ thống miễn dịch ở tuổi trưởng thành do rối loạn miễn dịch kéo dài.
Nghiên cứu cho biết rằng chích kháng thể sởi trong quá trình nhiễm virus sởi có thể cản trở khả năng miễn dịch tự nhiên của cơ thể, đặc biệt là khả năng tiêu diệt virus của tế bào T. Nhờ đó, virus có thể tồn tại tốt hơn và có thể ẩn náu trong cơ thể, dẫn đến bệnh sởi tái phát và nhiều vấn đề khác về sau. Tác giả cảnh báo không nên chích globulin miễn dịch sau khi tiếp xúc với bệnh sởi.
Các rối loạn miễn dịch có thể liên quan bao gồm viêm khớp, lupus ban đỏ, bệnh đa xơ cứng, viêm màng ngoài tim, viêm tuyến giáp, bệnh mô liên kết, bệnh Crohn, bệnh da tiết bã, bệnh thoái hóa xương và một số khối u.
Phát ban sởi là một dấu hiệu quan trọng cho thấy khả năng miễn dịch của cơ thể, đặc biệt là khả năng miễn dịch tế bào T tiêu diệt, đang chống lại virus sởi một cách hiệu quả. Khả năng miễn dịch của tế bào T rất quan trọng trong việc chống lại virus xâm nhập vào cơ thể chúng ta sau khi chúng vượt qua hàng rào niêm mạc.
Tương tự, các kháng thể do vaccine tạo ra có thể có khả năng kích hoạt các phản ứng miễn dịch có thể gây hại cho cơ thể hoặc cản trở khả năng miễn dịch tự nhiên của chúng ta. Rối loạn điều hòa khả năng miễn dịch như vậy góp phần gây ra bệnh sởi không điển hình và các biến chứng liên quan sau khi chích ngừa.
Ngược lại với khái niệm chống phát ban, Trung y có cách tiếp cận khác. Theo lý thuyết Trung y, bệnh sởi được cho là do “độc tố của thai nhi” bắt nguồn từ trong bụng mẹ, truyền sang em bé trong quá trình thụ thai và sau đó xuất hiện trên cơ thể dưới dạng phát ban hoặc mụn nước.
Phát ban biểu hiện đầy đủ là rất quan trọng đối với khả năng phục hồi hoàn toàn và đối với hệ miễn dịch của trẻ. Theo Tiến sĩ Jonathan Liu, giáo sư Trung y tại Đại học Georgian ở Canada, “Thầy thuốc Trung y thường sử dụng các loại thảo mộc, chủ yếu là Cimicifugae rhizoma (Sheng ma) và Puerariae lobatae radix (Ge Gen), để giúp trẻ phát ban toàn bộ từ bụng cho đến lòng bàn tay, lòng bàn chân. Đạt được mục tiêu này đồng nghĩa với sự phục hồi tự nhiên.”
Khả năng liên quan đến các vấn đề nghiêm trọng của bộ não
Các phiên bản giảm độc lực tiếp theo của virus được sử dụng trong vaccine sởi cũng có thể ảnh hưởng đến bộ não của chúng ta.
Virus sởi có tác dụng ức chế miễn dịch và có thể gây ra các biến chứng ở hệ thần kinh. Một dạng bệnh não nghiêm trọng sau khi nhiễm sởi là viêm não xơ cứng bán cấp (SSPE), có lượng kháng thể chống sởi cao bất thường trong dịch não tủy và huyết thanh.
SSPE có thể phát triển nhiều năm sau khi mắc bệnh sởi, dẫn đến các vấn đề ngày càng nghiêm trọng về suy nghĩ, vận động và cuối cùng là hôn mê và tử vong.
Từ năm 1967, đã có báo cáo về các vấn đề liên quan đến bộ não sau khi chích vaccine sởi. Các cuộc điều tra sau đó tập trung vào bệnh viêm não.
Các nghiên cứu quan sát, bao gồm cả phân tích hồi cứu ở nhiều quốc gia khác nhau, đã báo cáo các trường hợp bệnh não hoặc viêm não sau khi chích vaccine sởi. Tỷ lệ mắc bệnh não liên quan đến vaccine sởi được tính là khoảng 1 đến 11 trường hợp trên một triệu liều.
Năm 2003, các nhà nghiên cứu Argentina đã nghiên cứu một nhóm 8 trẻ em mắc bệnh sởi từ 6 đến 10 tháng tuổi trong đợt bùng phát bệnh sởi năm 1998. Các em đã nhận được liều vaccine sởi đầu tiên trong vòng một năm, sau đó bốn năm sau phát triển SSPE.
Não cho thấy tổn thương mô lan rộng, với lượng kháng thể chống bệnh sởi cao trong máu và dịch não tủy. Mức độ kháng thể cao bất thường trong các mô não này đặt ra một cảnh báo đáng lo ngại cần phải điều tra sâu hơn về vaccine sởi như một yếu tố tiềm năng.
Vào những năm 1970, SSPE được báo cáo là có từ 5 đến 10 hoặc 5 đến 20 trường hợp trên một triệu trẻ em sau khi nhiễm sởi tự nhiên. Tuy nhiên, trong thế kỷ 21, tỷ lệ mắc bệnh được báo cáo đã tăng lên 40 đến 110 trên một triệu ca sởi.
Tuy nhiên, tại sao lại có sự gia tăng đáng kể về nguy cơ SSPE? Không có lời giải thích thuyết phục. Chương trình chích ngừa sởi toàn cầu đã được khai triển từ cuối những năm 1960 và gần như bị xóa bỏ vào năm 1981. Chưa có báo cáo nào cho thấy virus sởi có nhiều khả năng gây bệnh não hơn.
Các nhà nghiên cứu đang đổ lỗi cho việc do dự chích vaccine dẫn đến thiếu khả năng miễn dịch của cộng đồng và SSPE sau đó. Tuy nhiên, sẽ không hợp lý nếu chỉ quy SSPE cho tỷ lệ chích ngừa thấp. SSPE là dấu hiệu của sự thay đổi khả năng miễn dịch, có thể do nhiều yếu tố miễn dịch gây ra.
Hầu hết mọi người cho rằng SSPE chỉ là biến chứng của bệnh sởi; tuy nhiên, vì việc chích ngừa hiện nay thường được thực hiện trong thời gian nhiễm sởi nên rất ít người có thể liên kết SSPE với vaccine. Tuy nhiên, vai trò của vaccine sởi xứng đáng được nghiên cứu cẩn thận.
Mọi người cũng có thể lập luận rằng vaccine sởi chỉ gây ra 0.5 đến 1.1 trường hợp SSPE trên một triệu liều ở trẻ em. Tuy nhiên, chúng ta biết rằng các tác dụng phụ liên quan đến vaccine sởi được báo cáo thiếu một cách nghiêm trọng.
Có hai cách để theo dõi các tác dụng phụ của vaccine: thụ động và chủ động. Hầu hết các hệ thống, như Hệ thống báo cáo Biến cố Bất lợi của Vaccine Hoa Kỳ (VAERS), thu thập các báo cáo của bệnh nhân một cách thụ động, dẫn đến tỷ lệ tác dụng phụ được báo cáo thấp hơn đáng kể.
Vùng Apulia của Ý đã tích cực theo dõi các tác dụng phụ sau liều vaccine MMRV đầu tiên và phát hiện 462 tác dụng phụ trên 1000 liều, trong đó 11% được coi là nghiêm trọng. Trong số các tác dụng phụ nghiêm trọng này, có 38 trên 1000 liều có liên quan trực tiếp đến vaccine MMRV. Con số này cao hơn đáng kể so với tỷ lệ được báo cáo bởi hệ thống báo cáo thụ động của Cơ quan Dược phẩm Ý.
Khả năng liên quan đến bệnh tự kỷ
Một nghiên cứu của Lancet năm 1998 đã điều tra 12 đứa trẻ khỏe mạnh trước đây bị viêm đường tiêu hóa mạn tính và rối loạn phát triển thoái lui, bao gồm cả bệnh tự kỷ. Cha mẹ và bác sĩ của những đứa trẻ này cho rằng sự khởi phát của bệnh tự kỷ có liên quan đến việc chích ngừa sởi.
Tám trong số 12 trẻ đã được chích vaccine MMR. Thời gian trung bình từ khi chích vaccine MMR đến khi xuất hiện các triệu chứng là 6 ngày, dao động từ 1 đến 14 ngày.
Nghiên cứu bao gồm lịch sử y tế được ghi lại và hồ sơ xét nghiệm, thần kinh và mô học. Các nhà nghiên cứu đề xuất mối liên hệ tiềm năng với việc chích ngừa sởi.
Điều thú vị là nồng độ kháng thể trong huyết thanh bất thường ở ít nhất 4 bệnh nhân. Các tác giả đã thảo luận về mối liên hệ tiềm tàng giữa khả năng tự miễn dịch và các bệnh của họ, kết luận rằng cần tiến hành nhiều nghiên cứu hơn.
Để xác định xem vaccine sởi có gây ra các biến chứng về miễn dịch và thần kinh ở trẻ nhỏ đã chích ngừa hay không, điều cần thiết là phải khuyến khích tranh biện khoa học và tiến hành nghiên cứu lâm sàng sâu hơn. Đây là cách duy nhất để tìm ra sự thật và có được thông tin chính xác.
Bài báo này của Lancet đã buộc phải rút lại, bất chấp giá trị khoa học của nó, do bị giới truyền thông và chính phủ gây áp lực. Các phương tiện truyền thông đã đổ lỗi cho nghiên cứu “không có giá trị” khiến tỷ lệ chích ngừa bị sụt giảm. Đây là mô hình cũng đã được quan sát thấy với vaccine COVID-19.4
Hãy lý trí về vaccine sởi
Nguyên tắc nền tảng của việc phát triển công nghệ y tế là “trước tiên, không gây hại.” Lý tưởng nhất là chúng ta tìm kiếm những loại vaccine giúp cho hệ thống miễn dịch gia tăng khả năng chống lại virus trong khi vẫn bảo đảm nguy cơ tối thiểu đối với sức khỏe của chúng ta, vì chúng ta chích vaccine vào người khỏe mạnh để ngăn ngừa bệnh—chứ không phải để điều trị cho người bị bệnh—nên rủi ro sẽ cao hơn nhiều.
Chúng ta thừa nhận rằng chưa có loại vaccine nào đạt được sự cân bằng lý tưởng giữa an toàn và hiệu quả là rất quan trọng. Bất chấp những nghiên cứu sâu rộng và những tiến bộ trong phát triển vaccine, những hạn chế và sự phức tạp vốn có vẫn phải được giải quyết.
Hàm lượng đầy đủ kháng thể chất lượng cao do hệ thống miễn dịch của chúng ta tạo ra là rất quan trọng để chống lại virus xâm nhập một cách hiệu quả và thực tế này đã được thừa nhận rộng rãi. Tuy nhiên, trong bệnh sởi, kháng thể không bắt buộc phải có để tiêu diệt virus và các kháng thể được đưa vào cơ thể một cách không cần thiết có thể gây hại trước mắt và lâu dài. Tệ hơn nữa là những quan niệm sai lầm hoặc lạm dụng các nguyên tắc chích ngừa có thể đe dọa một cách đáng kể đến cuộc chiến chống lại virus đang diễn ra của chúng ta. Trong ba năm qua, thế giới đã chứng kiến sự ra đời của công nghệ mRNA mới mẻ và chưa được chứng minh trong một trận đại dịch buộc một lượng lớn dân số phải thử nghiệm nó. Thật không may, nhiều người hiện đang phải đối mặt với những tác động lâu dài chưa được biết đến vì thí nghiệm này.
Câu chuyện hiện nay xung quanh vaccine sởi có nhiều mặt. Mặc dù nó đóng vai trò trong phòng ngừa bệnh tật nhưng hiệu quả của nó có thể không đáng kể bằng các phương pháp can thiệp khác, chẳng hạn như dinh dưỡng, miễn dịch tự nhiên và các biện pháp y tế cộng đồng. Như đã nêu trước đó, điều quan trọng cần lưu ý là có những lo ngại đáng kể về an toàn.
Điều đáng lo ngại là cộng đồng khoa học thiếu quyền tự do tranh luận công khai về các vấn đề liên quan đến vaccine. Tính minh bạch và trách nhiệm giải trình đòi hỏi phải kiểm tra nghiêm ngặt các bằng chứng khoa học không bị kiểm duyệt thông qua đối thoại có ý nghĩa.
Nhận thức được sự phức tạp của hệ thống miễn dịch của con người và các cơ chế sinh học phức tạp của nó là điều rất quan trọng. Về mặt lý thuyết, mặc dù vaccine có thể trợ giúp cho hệ thống miễn dịch nhưng hiệu quả của vaccine cuối cùng vẫn phụ thuộc vào các yếu tố bên trong.
Một cách tiếp cận toàn diện bao gồm các nỗ lực nhằm tăng cường khả năng miễn dịch tự nhiên là rất quan trọng trong việc chuẩn bị cho các mầm bệnh trong tương lai.